Leucémie chez les enfants : survie et mortalité
La leucémie est le cancer le plus courant chez les enfants : elle compte pour plus de 30 % des cancers diagnostiqués chez les jeunes de moins de 15 ans dans le monde (CIRC, 2012). Ses causes sont mal connues, mais figurent parmi les facteurs de risque des facteurs héréditaires comme le syndrome de Down (trisomie 21) et des antécédents familiaux de leucémie, et des facteurs non héréditaires comme l’exposition aux rayonnements ionisants. Il existe différents types de leucémie, mais trois quarts environ des cas infantiles sont des leucémies aiguës lymphoblastiques (LAL). La leucémie myéloïde aiguë vient en deuxième position. Le pronostic diffère en fonction de divers facteurs, dont l’âge, le nombre initial de leucocytes, le sexe, la réaction initiale au traitement d’induction et le type de leucémie. Après cinq ans de rémission complète, les enfants atteints de leucémie aiguë sont considérés guéris car les rechutes sont rares au-delà de ce délai.
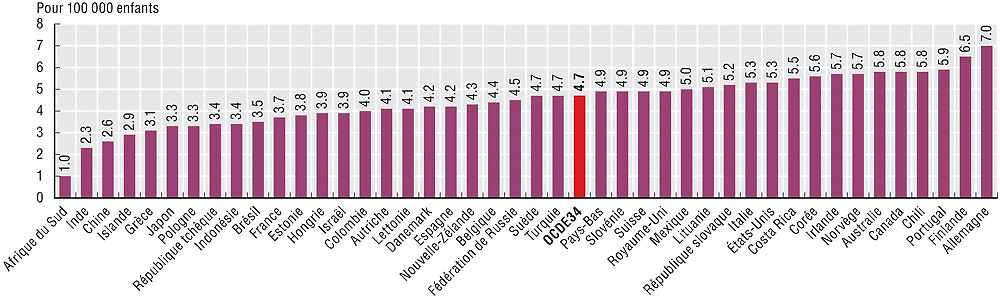
En 2012, 4.7 nouveaux cas de leucémie pour 100 000 enfants âgés de 0 à 14 ans ont été recensés, en moyenne, dans les pays de l’OCDE. Les écarts entre pays sont appréciables : les taux d’incidence en Allemagne et en Finlande sont élevés, d’environ 7 pour 100 000 enfants, alors qu’ils se situent aux alentours de 3 pour 100 000 en Islande et en Grèce. L’Afrique du Sud, l’Inde et la Chine affichent aussi des taux d’incidence faibles, inférieurs à 3 pour 100 000 enfants (graphique 6.39).
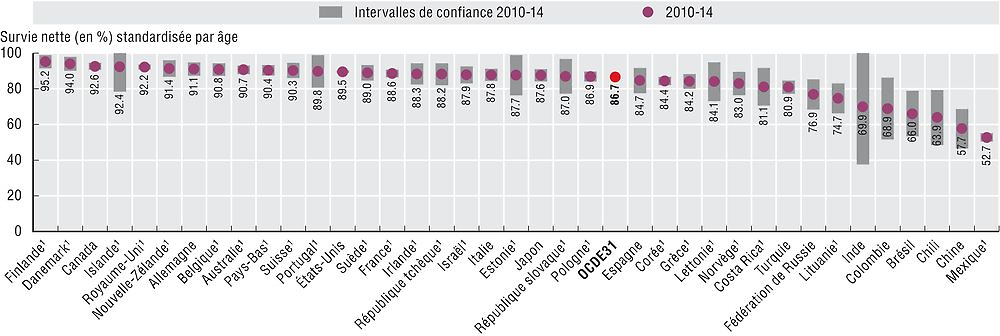
Le taux net de survie à cinq ans dans le cas d’une leucémie aiguë lymphoblastique chez l’enfant a été en moyenne de 86.7 % durant la période 2010-14 dans les pays de l’OCDE. Bien que le pronostic de la LAL soit considéré plus favorable chez les filles que chez les garçons, l’écart des taux nets de survie n’est pas statistiquement significatif dans la majorité des pays, à l’exception de l’Estonie, où le taux de survie des filles est légèrement supérieur.
Au fil des ans, le taux net de survie à cinq ans des enfants atteints de LAL a augmenté dans les pays de l’OCDE (Allemani et al., 2015). Cette amélioration tient essentiellement aux progrès de la chimiothérapie et de la technique de greffe de cellules souches. Tous les pays n’ont cependant pas tiré le même profit de ces avancées médicales. Les taux de survie sont élevés en Finlande (95.2 %), au Danemark (94.0 %), mais faibles au Mexique (52.7 %) et au Chili (63.9 %). Ils sont également bas en Chine (57.7 %), au Brésil (66.0 %) et en Colombie (68.9 %) (graphique 6.40). Ces pays pourraient augmenter les perspectives de survie des enfants atteints de LAL en améliorant l’accès à des traitements efficaces, à savoir en élargissant la couverture de santé et la prestation de soins de qualité, par des professionnels agréés, dans des centres spécialisés. Certains de ces pays progressent et ont amélioré l’accès aux soins des enfants atteints de cancer et la qualité de leur prise en charge. Le Chili a ainsi intégré l’accès aux soins de ces enfants à son régime d’assurance maladie garanti et, malgré la pénurie persistante de professionnels qualifiés dans les centres spécialisés, la qualité des soins dispensés par les différents prestataires s’est uniformisée (OCDE, 2018).
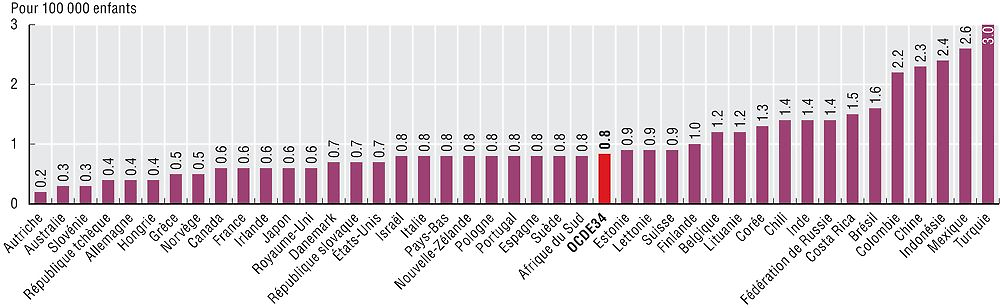
Une amélioration progressive du taux de mortalité de la leucémie infantile est également observable dans les pays de l’OCDE (La Vecchia et al., 2009; Malvezzi et al., 2013), celui-ci étant inférieur à 1 pour 100 000 enfants dans la plupart de ces pays en 2012 (graphique 6.41). Il est particulièrement bas (moins de 0.3) en Australie et en Autriche. Il est toutefois élevé en Turquie (3 pour 100 000 enfants) et au Mexique (2.6).
Les taux d’incidence et de mortalité proviennent de la base GLOBOCAN 2012 du Centre international de recherche sur le cancer (CIRC) et peuvent être consultés à l’adresse suivante : www.globocan.iarc.fr Il s’agit de taux bruts, non standardisés selon l’âge. Les estimations de GLOBOCAN pour l’année 2012 pourraient différer des estimations nationales en raison des différences de méthode. Par exemple, l’incidence signalée par le Centre allemand pour les données du registre du cancer (ZfKD) et le Registre allemand du cancer de l’enfant est d’environ 5 pour 100 000. Le taux de survie net est défini à l’indicateur « Cancer du sein : dépistage, survie et mortalité » au chapitre 6.
Références
Allemani, C. et al. (2015), « Global Surveillance of Cancer Survival 1995-2009: Analysis of Individual Data for 25,676,887 Patients from 279 Population-based Registries in 67 Countries (CONCORD-2) », The Lancet, vol. 385, pp. 977-1010, https://doi.org/10.1016/S0140-6736(14)62038-9.
IARC – International Agency for Research on Cancer (2012), « GLOBOCAN 2012: Estimated Cancer Incidence, Mortality and Prevalence Worldwide in 2012 », http://globocan.iarc.fr/Pages/online.aspx.
La Vecchia, C. et al. (2009), « Cancer Mortality in Europe, 2000-2004, and an Overview of Trends since 1975 », Annals of Oncology, vol. 21, n°°6, pp. 1323–1360, https://doi.org/10.1093/annonc/mdp530.
Malvezzi, M. et al. (2013), « European Cancer Mortality Predictions for the Year 2013 », Annals of Oncology, vol. 24, n° 3, pp. 792-800, https://doi.org/10.1093/annonc/mdt010.
OCDE (2018, à paraître), OECD Reviews of Public Health: Chile, Éditions OCDE, Paris.
Source : International Agency for Research on Cancer (IARC), GLOBOCAN 2012.
Note : Les intervalles de confiance à 95 % ont été calculés pour tous les pays, représentés par les surfaces grises. Des mises à jour attendues sur les données peuvent réduire les estimations du taux de survie pour le Costa Rica.
1. Données de couverture nationale à 100 %.
Source : CONCORD programme, London School of Hygiene and Tropical Medicine.
Source : International Agency for Research on Cancer (IARC), GLOBOCAN 2012.
