Chapitre 1. Indicateurs clés : vues d’ensemble des pays de l’OCDE et tableaux de bord nationaux
Ce chapitre présente un ensemble d’indicateurs, portant sur l’état de santé et la performance des systèmes de santé, sélectionnés dans l’objectif d’apporter un éclairage sur les résultats des pays de l’OCDE dans cinq dimensions: l’état de santé, les facteurs de risque pour la santé, l’accès aux soins, la qualité des soins et les ressources de santé.
Ces indicateurs, tirés des principaux chapitres de la publication, sont présentés sous la forme de vues d’ensemble des pays de l’OCDE et de tableaux de bord nationaux. Les premiers illustrent les évolutions dans le temps pour l’ensemble des pays de l’OCDE, et offrent un aperçu des dernières données disponibles (moyenne de l’OCDE, valeurs maximales et minimales). Les tableaux de bord résument la performance relative d’un pays à la moyenne de l’OCDE pour chaque indicateur.
Les indicateurs présentés dans ce chapitre ont été choisis en fonction des critères de pertinence au regard de l’action publique, de la disponibilité des données et de la facilité d’interprétation.
La sélection et la comparaison des indicateurs visent à saisir les forces et les faiblesses relatives des différents pays de l’OCDE et ainsi d’aider à identifier les priorités possibles pour l’action publique. L’ambition n’est pas d’identifier quel pays a le meilleur système de santé.
Vues d’ensemble des pays de l’OCDE et tableaux de bord nationaux
Les responsables publics des pays de l’OCDE sont soucieux de mesurer l’efficacité de leurs systèmes de santé. Un examen des indicateurs présentés dans cette publication montre que des progrès substantiels ont déjà été accomplis. La population des pays de l’OCDE vit bien plus longtemps qu’auparavant ; l’espérance de vie à la naissance atteint désormais plus de 80 ans en moyenne, grâce à l’amélioration des conditions de vie et des niveaux d’éducation, mais aussi à des modes de vie plus sains et aux avancées dans le domaine de la santé.
Dans la plupart des pays, une couverture d’assurance maladie universelle fournit une protection financière contre les coûts de la maladie et favorise l’accès aux soins pour l’ensemble de la population. La qualité des soins s’est aussi beaucoup améliorée, comme le montre la baisse de la mortalité par cardiopathie ischémique ou suite à un AVC, et la détection plus précoce de maladies comme le diabète et le cancer et l’amélioration de leur traitement. Mais ces progrès ont un coût : les dépenses de santé représentent aujourd’hui quelque 9 % du PIB en moyenne dans les pays de l’OCDE, et plus de 10 % dans de nombreux pays. La hausse des dépenses de santé ne présente pas forcément de problème lorsque les avantages en sont supérieurs aux coûts, mais l’existence d’inégalités et d’inefficiences dans le domaine de la santé est amplement démontrée. Il convient en outre d’établir un meilleur équilibre entre les dépenses allouées aux soins curatifs et celles affectées à la prévention des maladies.
Malgré ces progrès, des questions importantes subsistent quant à la capacité des pays à obtenir de bons résultats sur d’autres aspects de la performance du système de santé. Par exemple, quels sont les principaux facteurs qui expliquent les disparités d’état de santé et d’espérance de vie entre les pays de l’OCDE ? L’accroissement de certains facteurs de risque pour la santé, comme l’obésité, menace-t-il de neutraliser les gains liés à la réduction d’autres facteurs de risque, comme le tabagisme ? Dans quelle mesure les citoyens disposent-ils d’un accès égal et rapide aux soins de santé et d’une protection financière satisfaisante pour couvrir leurs coûts ? Que sait-on de la qualité et de la sécurité des soins fournis aux patients dans le traitement d’une série de maladies ordinaires ? Quelles sont les ressources financières, humaines et techniques allouées aux systèmes de santé dans les différents pays ?
Il n’est en rien facile de répondre à ces questions, mais les vues d’ensemble des pays de l’OCDE et les tableaux de bord présentés dans ce chapitre peuvent apporter un éclairage sur la façon dont les pays parviennent à améliorer l’état de santé de leurs populations, et sur divers aspects du fonctionnement des systèmes de santé. Ils n’ont pas pour ambition de déterminer quels pays disposent des meilleurs systèmes de santé, mais plutôt de synthétiser les forces et les faiblesses relatives des pays de l’OCDE à l’aune d’un jeu choisi d’indicateurs de la santé et de résultats des systèmes de santé. Ils peuvent servir à définir les domaines d’action prioritaires, mais doivent être complétés par un examen plus complet des données et des facteurs qui influencent les variations entre pays, présentés dans les chapitres principaux de cette publication.
Ce chapitre présente cinq jeux d’indicateurs, qui sont discutés en détails dans les chapitres notés entre parenthèses, et mettent en lumière les résultats des pays pour chacune des composantes suivantes :
-
État de santé (chapitres 3 et 11)
-
Facteurs de risque pour la santé (chapitre 4)
-
Accès aux soins (chapitre 5)
-
Qualité des soins (chapitre 6)
-
Ressources de santé (chapitres 7, 8 et 9)
Un jeu de quatre à cinq indicateurs pertinents est présenté pour chacune de ces composantes, sous la forme de vues d’ensemble des pays de l’OCDE et de tableaux de bord nationaux. Ces indicateurs sont choisis en fonction de leur utilité pour l’action publique et de leur importance en tant qu’éléments de suivi fondamentaux du système de santé, mais aussi de la disponibilité des données et de leur facilité à être interprétées. Priorité est donc donnée aux indicateurs qui offrent la plus large couverture géographique de manière à améliorer la comparabilité.
Les vues d’ensemble des pays de l’OCDE, récemment introduites, présentent des statistiques sommaires pour les principaux indicateurs des cinq domaines énumérés plus haut. Ils complètent les tableaux de bord nationaux en ce qu’ils montrent :
-
la dernière moyenne pour l’OCDE (pour permettre une comparaison rapide avec les chiffres nationaux figurant dans les tableaux de bord)
-
la distribution des valeurs maximales et minimales (pour donner une idée générale de la dispersion de chaque indicateur)
-
l’évolution globale dans l’OCDE depuis 2005 (pour mettre en évidence les changements au fil du temps)
Les vues d’ensemble des pays de l’OCDE complètent les tableaux de bord nationaux, ce qui offre au lecteur une première évaluation des résultats d’un pays par rapport à la moyenne et à la fourchette de l’OCDE, avant de se reporter aux chapitres plus détaillés consacrés aux indicateurs.
Les tableaux de bord, présentés sous forme de tableaux synthétiques, comparent la performance d’un pays à un autre et à la moyenne OCDE. Les pays sont classés, pour chaque indicateur, selon trois codes de couleur :
-
Bleu, lorsque les résultats du pays sont proches de la moyenne de l’OCDE
-
Vert, lorsque les résultats du pays sont considérablement supérieurs à la moyenne de l’OCDE
-
Rouge, lorsque les résultats du pays sont considérablement inférieurs à la moyenne de l’OCDE
La seule exception à ce classement concerne le tableau de bord portant sur les ressources de santé (tableau 1.5), où les indicateurs présentés ne peuvent être strictement classés comme des résultats inférieurs ou supérieurs. C’est pourquoi le code par couleur retenu consiste en une nuance plus ou moins prononcée de bleu pour indiquer qu’un pays est considérablement en deçà ou au-dessus de la moyenne de l’OCDE. Les valeurs de chaque indicateur sont également données pour tous les pays et pour l’ensemble des pays de l’OCDE.
Vues d’ensemble des pays de l’OCDE
Les valeurs moyenne, supérieure et inférieure de l’OCDE de la dernière année disponible sont fournies pour chaque indicateur ; elles correspondent aux données illustrées dans les chapitres principaux de cette publication. Les courbes de tendance à droite synthétisent les évolutions dans l’OCDE au cours des dernières années. Ces évolutions sont calculées à partir d’une moyenne non pondérée des données disponibles pour chaque année (données calculées par interpolation linéaire lorsque les données ne sont pas disponibles afin de maintenir un nombre uniforme de pays). Les courbes de tendance visent à donner une idée générale des évolutions, étant données les différences potentielles de méthodologie ou de composition géographique dans le temps.
Tableaux de bord nationaux
Le classement des pays (supérieur, inférieur ou proche de la moyenne de l’OCDE) se fonde sur l’écart-type de chaque indicateur. Cette méthode est préférée à celle consistant à utiliser un pourcentage ou un nombre fixes de pays par catégorie car elle rend compte des variations (de l’éloignement d’un pays par rapport à la moyenne) de manière dynamique.
L’écart-type est un indicateur statistique courant des variations au sein d’une distribution ; il mesure l’éloignement des valeurs par rapport à la tendance centrale. Les pays sont rangés dans la catégorie « proche de la moyenne de l’OCDE » (bleue) dès lors que la valeur d’un indicateur se situe dans la limite d’un écart-type par rapport à la moyenne de l’OCDE pour la dernière année. Dans de rares cas, les valeurs particulièrement aberrantes sont exclues du calcul de l’écart-type. Ces exceptions sont signalées dans les tableaux de bord nationaux correspondants.
Pour un indicateur type, 65 % des pays environ (23 pays) seront proches de la moyenne de l’OCDE, les 35 % restant enregistrant des résultats nettement supérieurs (vert) ou inférieurs (rouge). Quand le nombre de pays proches de la moyenne de l’OCDE est supérieur (inférieur) à 23, cela signifie que les variations entre pays sont relativement faibles (élevées) pour l’indicateur considéré. Par exemple, les indicateurs de l’espérance de vie masculine et de la consommation d’alcool indiquent que 28 pays sont proches de la moyenne de l’OCDE, ce qui signifie que les variations entre pays sont relativement moins prononcées que pour d’autres indicateurs.
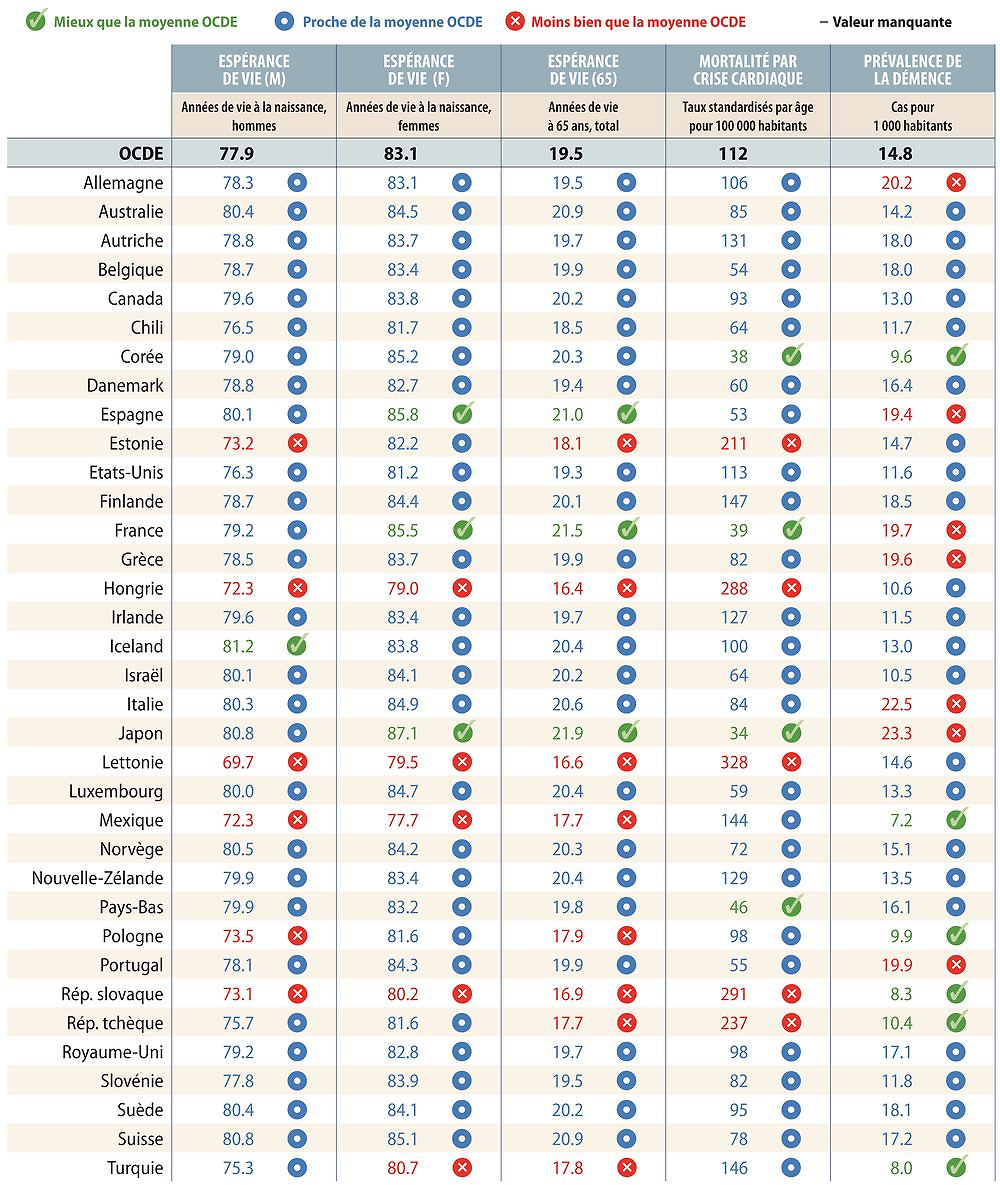
État de santé
L’espérance de vie est un indicateur fondamental pour appréhender l’état de santé général d’une population. Elle est donc privilégiée dans cette section, avec trois indicateurs qui rendent compte de l’espérance de vie en fonction du sexe et de l’âge. Des indicateurs plus spécifiques portant sur la mortalité par cardiopathie ischémique et la prévalence de la démence sont également présentés, deux causes majeures de mortalité et de morbidité, aujourd’hui et à l’avenir. Le graphique 1.1 offre une vue d’ensemble sur l’état de santé dans les pays de l’OCDE et le tableau de bord 1.1 fournit des comparaisons plus détaillées entre pays.
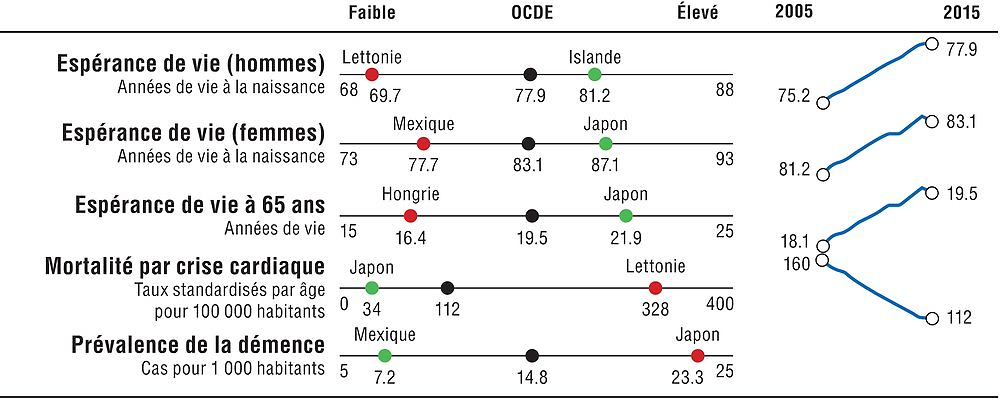
Note : L’axe Y des évolutions dans l’OCDE est normalisé pour obtenir une hauteur fixe, fondée sur les valeurs minimum et maximum de l’indicateur. L’axe X (bas-élevé) est normalisé à distance constante de la moyenne de l’OCDE quand l’indicateur n’est pas tronqué à zéro.
De manière générale, le Japon, la France et l’Espagne affichent les meilleurs résultats globaux en termes d’espérance de vie et de mortalité par cardiopathie ischémique. La Hongrie, la Lettonie, le Mexique et la République slovaque se situent régulièrement en deçà de la moyenne de l’OCDE pour ces indicateurs. L’espérance de vie a régulièrement augmenté dans l’OCDE au fil des ans, bien que la moitié des pays aient signalé un léger recul de cet indicateur entre 2014 et 2015. En parallèle, certains des pays qui affichent les taux les plus élevés de prévalence de la démence sont ceux où l’espérance de vie est plus longue, comme le Japon et l’Italie. La prévalence de la démence est aussi l’indicateur qui affiche les plus fortes variations d’un pays à l’autre.
Il existe d’amples variations de l’espérance de vie selon le sexe et l’âge. Au Japon, en Espagne et en France, les femmes vivent beaucoup plus longtemps que la moyenne de l’OCDE ; l’espérance de vie des hommes est particulièrement élevée en Islande. L’espérance de vie à 65 ans est sensiblement inférieure à la moyenne de l’OCDE dans 12 pays, et sensiblement supérieure au Japon, en France et en Espagne. Elle est influencée par divers facteurs, liés au système de santé et extérieurs à ce dernier. Des dépenses de santé plus élevées par habitant sont positivement corrélées à l’espérance de vie, quoique ce lien soit moins prononcé dans les pays qui consacrent les dépenses les plus élevées à la santé, tels que le Luxembourg, la Norvège, la Suisse et les États-Unis. Les différences relatives aux comportements à risques, comme le tabagisme et l’obésité, qui ont un impact majeur sur la santé, peuvent aussi expliquer une partie des variations et des écarts d’espérance de vie entre hommes et femmes selon les pays. Les facteurs extérieurs au système de santé sont aussi des déterminants importants de la santé, tels que le revenu, le niveau d’éducation et d’autres caractéristiques socio-économiques.
Les cardiopathies ischémiques demeurent la principale cause de mortalité dans la plupart des pays de l’OCDE, malgré le recul moyen de plus de 50% observé depuis 1990. Les taux de mortalité sont considérablement supérieurs à la moyenne de l’OCDE dans cinq pays, la Lettonie, la République slovaque et la Hongrie affichant les plus élevés ; ils sont en revanche relativement faibles au Japon, en Corée, en France et aux Pays-Bas.
La prévalence de la démence, une catégorie de troubles cérébraux dont la maladie d’Alzheimer est la forme la plus courante, est un indicateur fondamental pour surveiller la santé des populations vieillissantes. La prévalence de la démence est nettement supérieure à la moyenne de l’OCDE dans sept pays, les taux les plus élevés étant au Japon, en Italie, et en Allemagne. Elle est généralement moindre dans les pays dont la population est plus jeune, le Mexique, la Turquie et la République slovaque enregistrant les taux les plus faibles.
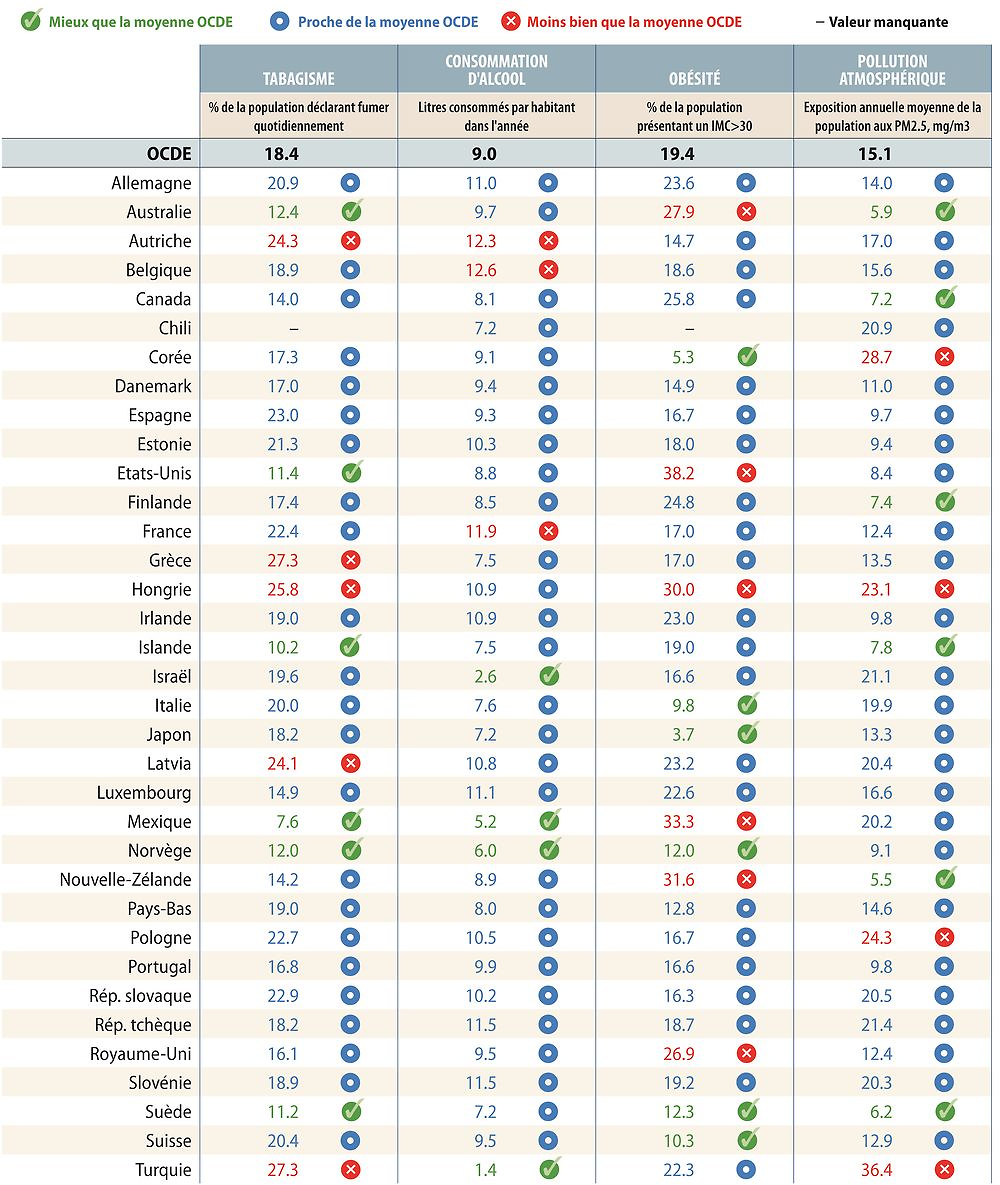
Facteurs de risque pour la santé
Le tabagisme, la consommation d’alcool et l’obésité sont trois facteurs de risque majeurs pour les maladies non transmissibles. L’exposition de la population à la pollution atmosphérique est aussi un déterminant non médical crucial de la santé. Le graphique 1.2 offre une vue d’ensemble sur les facteurs de risque pour la santé dans l’OCDE et le tableau de bord 1.2 fournit des comparaisons plus détaillées entre pays.
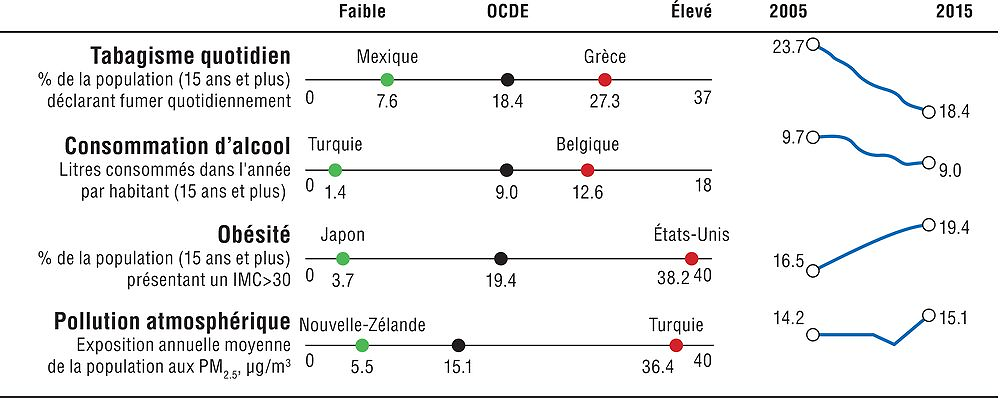
Note : L’axe Y des évolutions dans l’OCDE est normalisé pour obtenir une hauteur fixe, fondée sur les valeurs minimum et maximum de l’indicateur. L’axe X (bas-élevé) est normalisé à distance constante de la moyenne de l’OCDE quand l’indicateur n’est pas tronqué à zéro. Les données relatives à la pollution atmosphérique sont celles de 2005 et des années 2010 à 2015.
En général, l’Islande, la Norvège et la Suède affichent de bons résultats pour ces indicateurs. Les taux de tabagisme sont considérablement inférieurs à la moyenne de l’OCDE au Mexique, en Islande, en Suède, aux États-Unis, en Norvège et en Australie, alors qu’ils sont nettement supérieurs en Grèce, en Turquie, en Hongrie, en Autriche et en Lettonie. La plupart des pays ont réussi à réduire ces taux au cours des dernières décennies, mais des progrès substantiels s’imposent encore. Selon l’Organisation mondiale de la santé, le tabagisme tuerait 7 millions de personnes par an. Or, 18,5 % des adultes en moyenne déclarent encore fumer quotidiennement dans l’OCDE.
La consommation excessive d’alcool a aussi un coût sanitaire considérable, puisqu’elle est associée à une augmentation du risque lié à diverses maladies, dont le cancer, les AVC et les maladies hépatiques, ainsi qu’à des problèmes sociaux ; elle provoquerait 2.3 millions de décès par an. En Belgique, en Autriche et en France, le nombre de litres consommés par habitant est considérablement supérieur à la moyenne de l’OCDE, alors qu’il est relativement faible en Turquie, en Israël, au Mexique et en Norvège. La consommation d’alcool fluctue depuis quinze ans, et marque un léger recul dans l’ensemble de l’OCDE en nombre moyen de litres consommés (sur la base des ventes annuelles). La suralcoolisation épisodique (ou binge drinking) pose un problème particulier dans certains pays dont l’Allemagne, la Finlande, le Luxembourg et le Danemark, et elle est plus marquée chez les hommes.
L’obésité est un facteur de risque majeur pour de nombreuses maladies chroniques, dont le diabète, les maladies cardiovasculaires et le cancer. Les taux d’obésité progressent depuis quelques décennies dans quasiment tous les pays de l’OCDE : 54 % de la population de l’OCDE est en surcharge pondérale, dont 19 % d’obèses. Les taux d’obésité sont considérablement supérieurs à la moyenne de l’OCDE dans cinq pays, les plus élevés étant ceux des États-Unis et du Mexique. Les plus faibles sont observés au Japon, en Corée, en Italie et en Suisse. Le taux mentionné ici concerne les adultes obèses et se fonde sur les données mesurées et autodéclarées. Une certaine prudence s’impose lorsque l’on compare des pays ayant des outils de mesure différents, les données mesurées étant généralement bien plus élevées (et plus précises).
La pollution atmosphérique est une grave menace pour l’environnement ; sur le plan sanitaire, elle est associée au cancer du poumon, aux maladies respiratoires et cardiovasculaires, au faible poids des nourrissons à la naissance, à la démence et à d’autres problèmes de santé. L’exposition de la population aux particules fines (PM2.5) est particulièrement forte en Turquie, en Corée, en Pologne et en Hongrie. Elle est considérablement inférieure à la moyenne de l’OCDE en Australie, en Nouvelle-Zélande, en Suède, au Canada, en Finlande et en Islande. Si la tendance globale est à la baisse depuis 1990, l’exposition des populations aux particules PM2.5 a dans certains cas augmenté ces toutes dernières années.
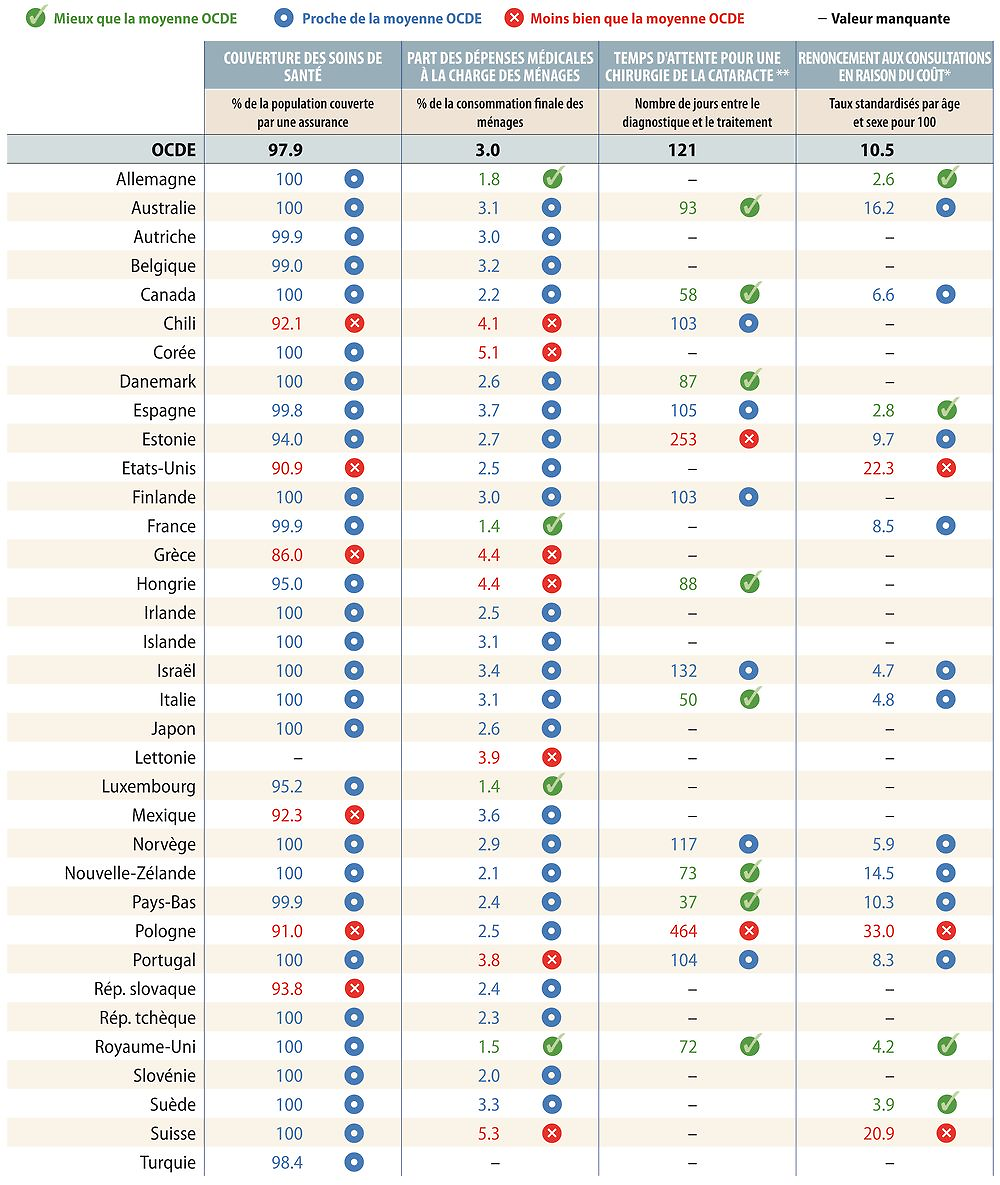
Accès aux soins
L’accès aux soins est un indicateur essentiel de la performance d’un système de santé. Les indicateurs présentés ici comprennent le taux de couverture, une mesure globale de la couverture des services de santé, ainsi que des indicateurs liés à l’accès financier aux soins et à la possibilité d’y accéder dans des délais satisfaisants. Le chapitre consacré à ce thème comporte également des indicateurs de l’accessibilité géographique aux soins, non présentés ici en raison de la complexité des comparaisons internationales. Le graphique 1.3 offre une vue d’ensemble sur l’accès aux soins dans l’OCDE et le tableau de bord 1.3 fournit des comparaisons plus détaillées entre pays.

Note : L’axe Y des évolutions dans l’OCDE est normalisé pour obtenir une hauteur fixe, fondée sur les valeurs minimum et maximum de l’indicateur. L’axe X (bas-élevé) est normalisé à distance constante de la moyenne de l’OCDE quand l’indicateur n’est pas tronqué à zéro.
S’agissant du taux de couverture, la plupart des pays de l’OCDE ont mis en place une couverture universelle (ou quasi-universelle) des soins de santé pour un ensemble de services de base, à l’exception de six pays qui demeurent nettement en deçà de la moyenne de l’OCDE – le Chili, les États-Unis, la Grèce, le Mexique, la Pologne, et la République slovaque.
Cependant, le taux de couverture n’est en soi pas suffisant. Le degré de participation aux coûts des services influe aussi sur l’accès aux soins. Les dépenses à la charge des patients et les consultations manquées en raison de leur coût sont deux indicateurs de l’accès financier aux soins, question particulièrement préoccupante pour les catégories à faible revenu. Les dépenses à la charge des patients peuvent créer des obstacles financiers aux soins. Dans l’OCDE, leur part dans la consommation des ménages a légèrement augmenté au fil du temps ; elles sont relativement élevées en Corée, en Suisse, en Grèce, en Hongrie, au Mexique, au Portugal et au Chili. Le taux de consultations manquées en raison de leur coût est particulièrement élevé en Pologne, aux États-Unis et en Suisse (pour le sous-ensemble de 17 pays dont les données sont comparables).
Les délais sont aussi un obstacle important à l’accès aux soins dans de nombreux pays de l’OCDE. Ils résultent de l’interaction complexe entre l’offre et la demande de services de santé, les médecins jouant un rôle crucial dans les deux cas. Étant donné la longueur des délais pour la chirurgie élective (non urgente), les patients endurent des souffrances et des handicaps inutiles. Les délais pour les opérations de la cataracte, l’un des indicateurs les plus couramment communiqués, sont particulièrement élevés en Pologne et en Estonie (pour le sous-ensemble de 16 pays dont les données sont comparables), alors qu’ils sont très faibles au Canada, en Italie et aux Pays-Bas.
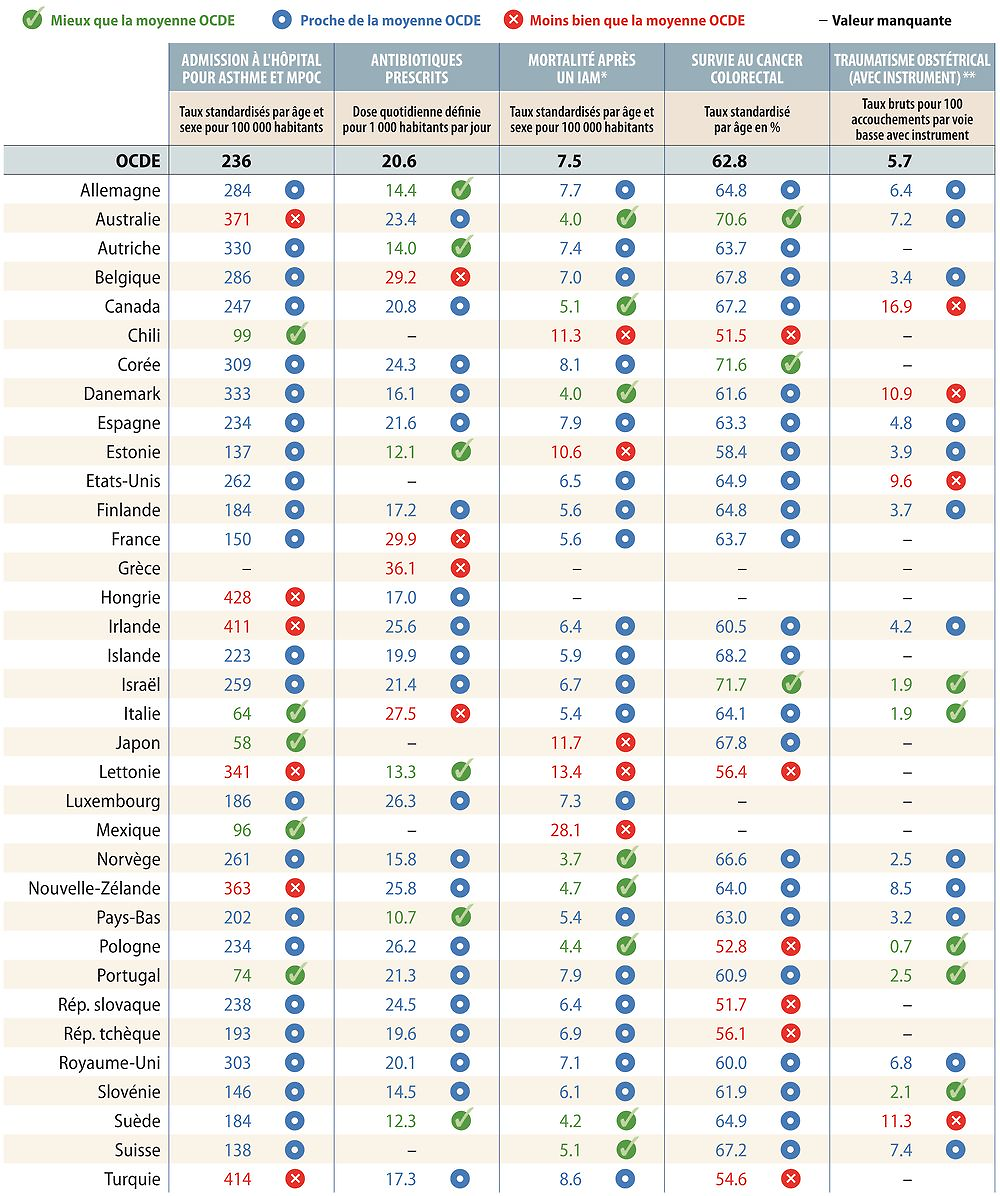
Qualité et résultats des soins
Les mesures de la qualité et des résultats des soins doivent rendre compte de la pertinence des soins, de l’efficacité clinique, de la sécurité des patients et de l’adéquation des soins aux besoins de la personne. La pertinence des soins est mesurée par les antibiotiques prescrits et les admissions évitables à l’hôpital pour asthme et MPOC. Le taux de mortalité dans les 30 jours suivant un infarctus aigu du myocarde (IAM) et le taux de survie au cancer du côlon sont des indicateurs de l’efficacité clinique, et les traumatismes obstétricaux sont une mesure de la sécurité des patients. Le graphique 1.4 offre une vue d’ensemble sur la qualité et les résultats des soins dans l’OCDE et le tableau de bord 1.4 fournit des comparaisons plus détaillées entre pays.
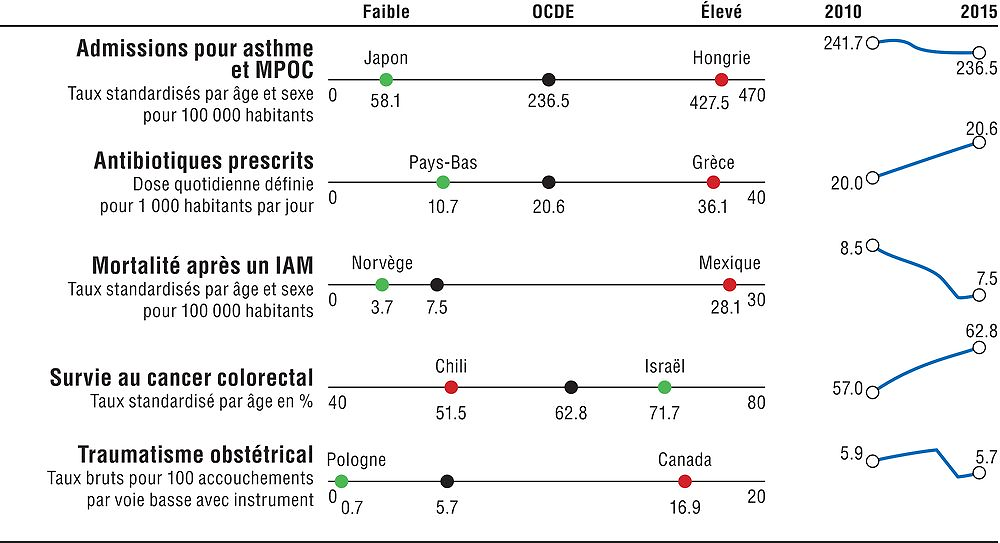
Note : L’axe Y des évolutions dans l’OCDE est normalisé pour obtenir une hauteur fixe, fondée sur les valeurs minimum et maximum de l’indicateur. L’axe X (bas-élevé) est normalisé à distance constante de la moyenne de l’OCDE quand l’indicateur n’est pas tronqué à zéro. Pour les admissions pour asthme/MPOC et les antibiotiques prescrits, l’année de base est 2011. Pour les traumatismes obstétriques, 2010.
Les admissions à l’hôpital pour asthme et MPOC concernent des affections pour lesquelles un traitement efficace au niveau des soins primaires est bien établi, mais elles varient sensiblement selon les pays. Elles sont considérablement supérieures à la moyenne de l’OCDE en Hongrie, en Turquie, en Irlande, en Australie, en Nouvelle-Zélande et en Lettonie, mais nettement inférieures à celle-ci au Japon, en Italie, au Portugal, au Mexique et au Chili. Le nombre d’antibiotiques prescrits est supérieur à la moyenne de l’OCDE en Grèce, en France, en Belgique et en Italie. Il est considérablement inférieur à cette moyenne aux Pays-Bas, en Estonie, en Suède, en Lettonie et en Autriche. Il a légèrement augmenté au fil des ans. La surutilisation d’antibiotiques ne constitue pas seulement un gaspillage de ressources ; elle est aussi responsable du renforcement de la résistance antimicrobienne.
Le taux de mortalité suite à un infarctus aigu du myocarde (taux basé sur les admissions) est un indicateur avéré de la qualité des soins intensifs. Depuis les années 70, il diminue régulièrement dans la plupart des pays, mais des écarts substantiels persistent encore entre pays. Le taux de mortalité suite à un IAM est très élevé au Mexique ; il est aussi relativement haut en Lettonie, au Japon, au Chili et en Estonie. Huit pays affichent des taux de mortalité considérablement inférieurs à la moyenne de l’OCDE, les plus faibles étant observés en Norvège, en Australie et au Danemark.
Les taux de survie au cancer du côlon varient relativement moins que les taux de survie à un IAM : seuls Israël et la Corée obtiennent des résultats supérieurs à la moyenne, et cinq pays enregistrent des résultats considérablement inférieurs, le Chili et la Slovénie affichant les taux les plus bas.
Les traumatismes obstétricaux (avec instrument) est l’indicateur le plus robuste dont on dispose pour mesurer la sécurité des patients. Pour le sous-ensemble de 21 pays dont les données sont comparables, les taux de traumatisme obstétrical les plus élevés sont observés au Canada, suivi de la Suède, du Danemark et des États-Unis. À l’inverse, ils sont considérablement inférieurs à la moyenne de l’OCDE en Pologne, en Israël, en Italie, en Slovénie et au Portugal.
Ressources de santé
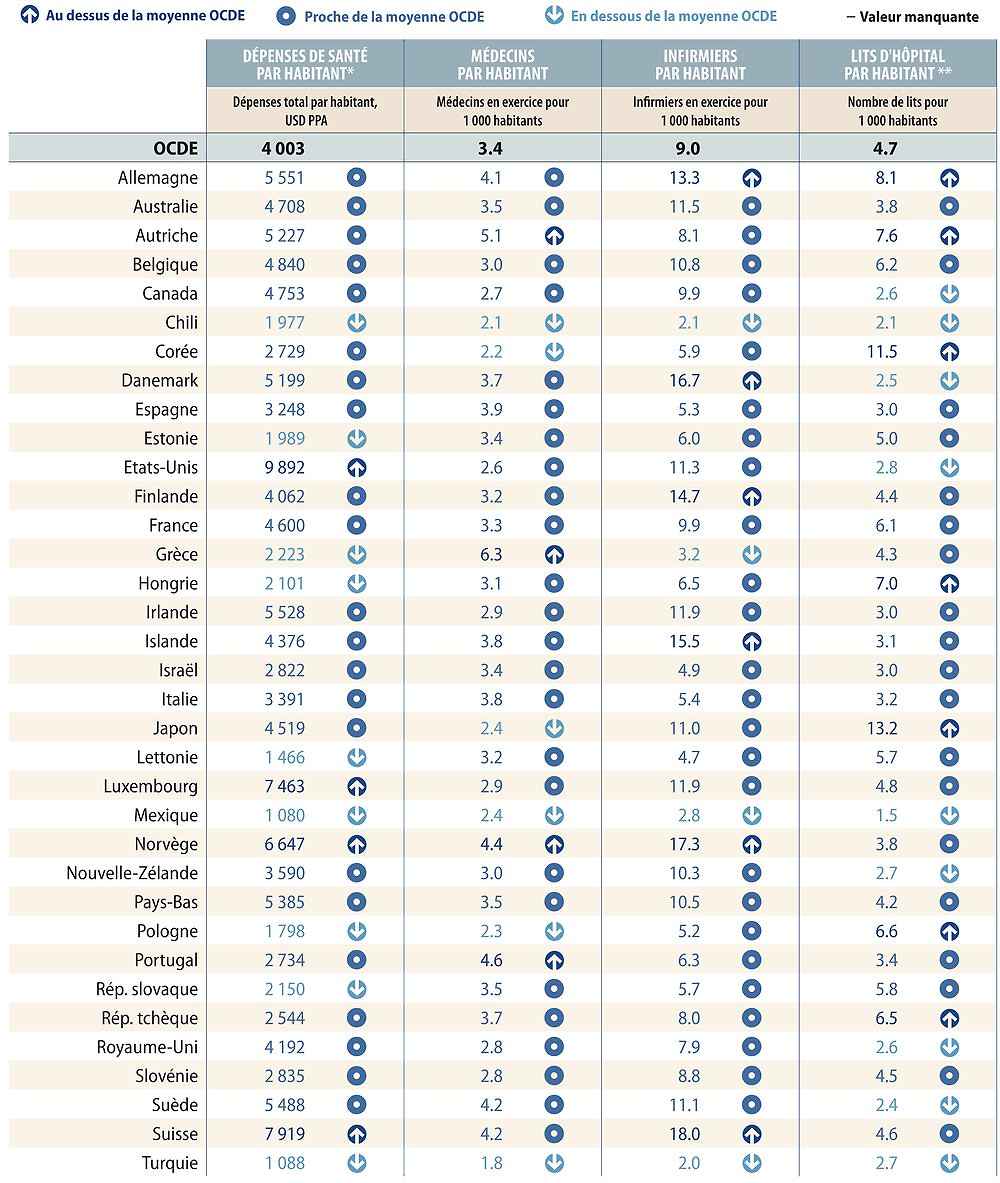
Il est indispensable de disposer de ressources de santé suffisantes pour assurer le fonctionnement des systèmes de santé. Néanmoins, un accroissement des ressources ne se traduit pas automatiquement par une amélioration des résultats sanitaires – l’efficacité des dépenses joue aussi un rôle important. Les dépenses de santé par habitant sont l’indicateur sommaire des ressources de santé le plus direct. L’offre en personnels de santé (médecins et infirmiers) et le nombre de lits d’hôpital sont également mentionnés, car la hausse des dépenses de santé n’est pas toujours étroitement liée à ces indicateurs. Le graphique 1.5 offre une vue d’ensemble sur les ressources de santé dans l’OCDE et le tableau de bord 1.5 fournit des comparaisons plus détaillées entre pays.
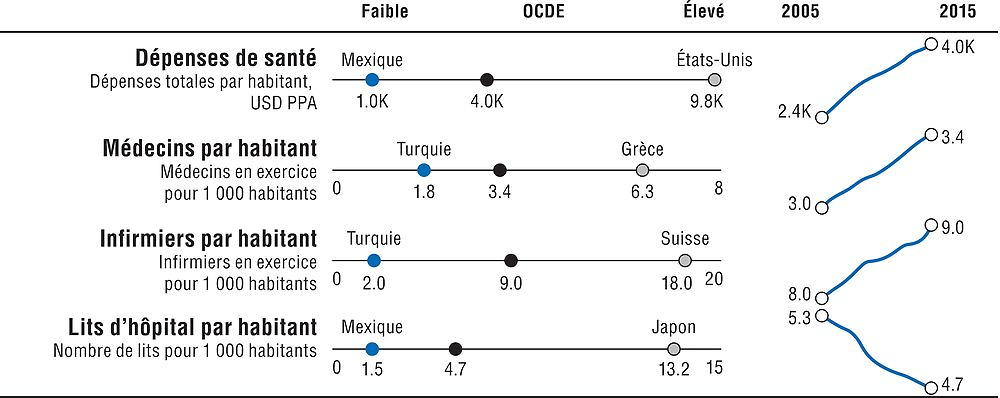
Note : L’axe Y des évolutions dans l’OCDE est normalisé pour obtenir une hauteur fixe, fondée sur les valeurs minimum et maximum de l’indicateur. L’axe X (bas-élevé) est normalisé à distance constante de la moyenne de l’OCDE quand l’indicateur n’est pas tronqué à zéro.
En général, les pays affichant des dépenses de santé élevées et un plus grand nombre de personnels de santé (ou d’autres ressources) sont les plus performants en termes de résultats de santé, de qualité et d’accès aux soins. Cependant, le nombre absolu de ressources investi dans le système de santé n’est pas automatiquement associé à de meilleurs résultats sanitaires – l’utilisation efficace des ressources joue aussi un rôle important.
S’agissant des dépenses de santé globales, les États-Unis enregistrent un niveau de dépenses par personne considérablement supérieur à tous les autres pays. Ces dépenses sont aussi élevées en Suisse, au Luxembourg et en Norvège. Elles sont inférieures à la moyenne de l’OCDE dans neuf pays, les dépenses par habitant les plus faibles étant observées au Mexique, en Turquie et en Lettonie. Les dépenses de santé n’ont cessé de progresser dans tous les pays ces dernières décennies, exception faite d’une décélération au lendemain de la crise financière. L’examen du taux de croissance des dépenses, en pourcentage du PIB, en complément au montant absolu des dépenses, donnerait une meilleure idée du montant des dépenses des pays par rapport à l’économie générale.
Une portion substantielle des dépenses de santé est allouée à la rémunération du personnel de santé. Le nombre de médecins et d’infirmiers dans un système de santé est donc un instrument utile pour contrôler l’utilisation des ressources. Le nombre de médecins par habitant est relativement élevé en Grèce, en Autriche, au Portugal et en Norvège. Parmi ces pays, la Grèce affiche l’un des nombres les plus faibles d’infirmiers par habitant, ce qui permet de penser qu’une diminution du ratio médecins/infirmiers est possible. Une telle mesure pourrait produire des économies substantielles à long terme. La Norvège enregistre en revanche l’un des nombres d’infirmiers les plus élevés (le nombre d’infirmiers par habitant en Autriche et au Portugal est proche de la moyenne de l’OCDE). Le nombre d’infirmiers par habitant est particulièrement élevé en Suisse, en Allemagne, et dans les pays scandinaves. Si le nombre total d’infirmiers a davantage augmenté que celui des médecins en termes absolus, tous deux ont enregistré un taux de progression similaire ces dernières années, autour de 13 %.
Les hôpitaux aussi absorbent une part importante des ressources de santé, le nombre de lits d’hôpital par habitant constituant un indicateur des ressources matérielles et techniques dont dispose un système de santé. La réduction du nombre de lits dans de nombreux pays de l’OCDE ces dernières années s’inscrit dans le cadre des mesures visant à encourager une réorientation vers la chirurgie ambulatoire et les soins primaires. Le nombre de lits par habitant demeure toutefois particulièrement élevé au Japon et en Corée.