copy the linklink copied!Mortalité après un infarctus aigu du myocarde (IAM)
La mortalité imputable aux maladies coronariennes a considérablement diminué depuis les années 70 (voir l’indicateur « Mortalité due aux maladies cardiovasculaires » au chapitre 3). Les progrès sensibles des politiques de prévention, en ce qui concerne le tabagisme notamment (voir la section sur le « Tabagisme chez les adultes » au chapitre 4), et du traitement des maladies cardiovasculaires ont favorisé ce recul (OCDE, 2015[1]).
Un bon indicateur de la qualité des soins intensifs est le taux de létalité dans les 30 jours suivant un IAM. Ce taux rend compte des procédures de soins (le transport à temps des patients, par exemple) et des interventions médicales efficaces.
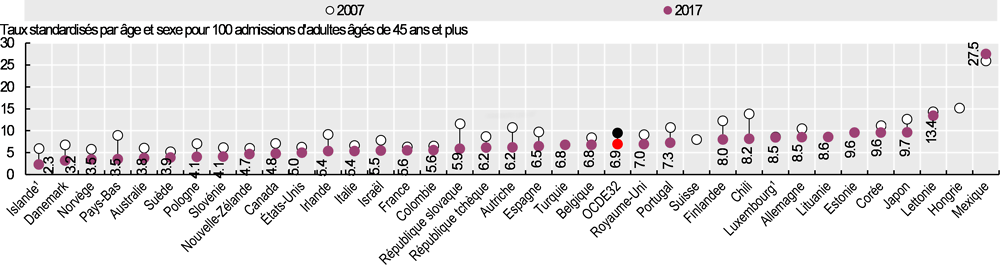
Le Graphique 6.18 illustre les taux de létalité dans les 30 jours suivant une admission pour IAM lorsque le décès se produit dans l’hôpital où l’admission initiale a eu lieu. Cette méthode de calcul de l’indicateur est influencée non seulement par la qualité des soins prodigués dans les hôpitaux, mais aussi par les différences en termes de transferts hospitaliers et de durée moyenne de séjour. L’Islande, le Danemark, la Norvège, les Pays-Bas, l’Australie et la Suède affichent les taux les plus bas (≤4 %). La Lettonie et le Mexique affichent les taux les plus élevés, ce qui donne à penser que les patients admis pour IAM ne reçoivent pas toujours les soins recommandés dans ces pays. Au Mexique, l’absence d’un système de soins coordonné entre les soins primaires et les hôpitaux peut contribuer aux retards de reperfusion et aux faibles taux d’angioplastie (Martínez-Sánchez et al., 2017[2]).
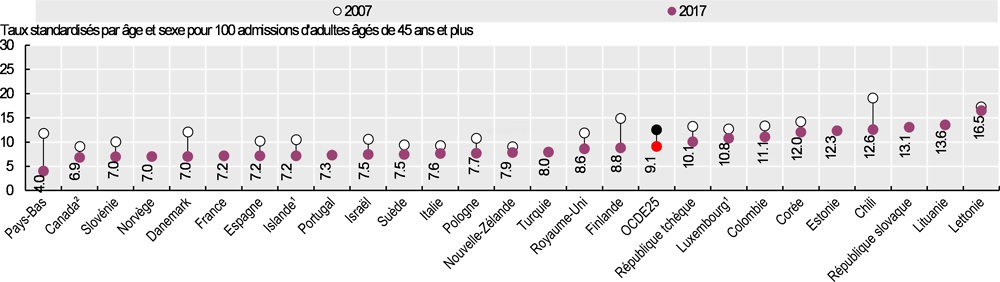
Le Graphique 6.19 illustre les taux de létalité dans les 30 jours lorsque les décès sont enregistrés indépendamment du lieu où ils surviennent (y compris après transfert dans un autre hôpital ou après sortie d’hôpital). Cet indicateur est plus robuste, car il rend compte du nombre de décès de façon plus exhaustive que l’indicateur basé sur un même hôpital, mais il requiert un identifiant unique pour chaque patient et des données couplées, ce qui n’existe pas dans tous les pays. En 2017, le taux de létalité moyen après un IAM était compris entre 4.0 % aux Pays-Bas et 16.5 % en Lettonie.
Les taux de létalité après un IAM ont sensiblement fléchi entre 2007 et 2017 (Graphique 6.18 et Graphique 6.19). Dans les pays de l’OCDE, ils ont chuté de 9.5 % à 6.9 % si l’on tient compte des décès survenus dans le même hôpital que celui où l’admission initiale a eu lieu, et de 12.5 % à 9.1 % si l’on considère les décès survenus à l’hôpital ou en dehors.
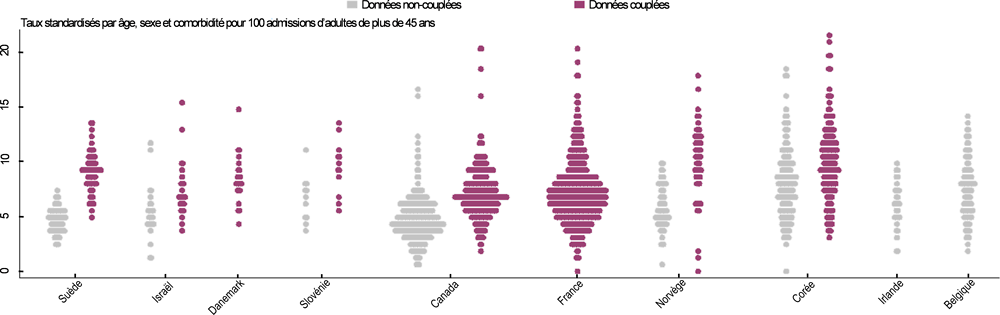
La dispersion des taux entre hôpitaux d’un même pays influe sur les variations des taux nationaux de létalité à 30 jours après un IAM, comme représenté dans le Graphique 6.20. L’amplitude interquartile des taux d’un même pays varie nettement. Les différences entre le taux supérieur et le taux inférieur sont de 1.9 décès pour 100 admissions en Suède et de 4.1 décès pour 100 admissions en Corée (taux basés sur des données couplées).
De multiples facteurs participent aux variations des résultats des soins, notamment la structure hospitalière, les procédures de soins et les pratiques en matière d’organisation. Les études récentes montrent que l’augmentation du nombre total de patients hospitalisés est sensiblement liée à l’amélioration des performances ; cela pourrait soutenir la concentration des services de soins amorcée au niveau des pays (Lalloué et al., 2019[3]).
Le taux de létalité mesure le pourcentage de personnes âgées de 45 ans et plus qui décèdent dans les 30 jours suivant leur admission à l’hôpital pour un problème de santé aigu spécifique. Les taux basés sur des données non couplées tiennent compte uniquement des décès survenus dans le même hôpital que celui où l’admission initiale a eu lieu. Les taux basés sur des données couplées tiennent compte des décès survenus n’importe où, y compris à l’hôpital ou en dehors. Bien que la méthode basée sur des données couplées soit considérée comme plus robuste, elle nécessite un identifiant unique pour chaque patient pour coupler les données issues de différentes bases de données, ce qui n’existe pas dans tous les pays.
Les taux nationaux sont standardisés suivant l’âge et le sexe de la population de l’OCDE âgée de 45 ans et plus en 2010 et admise à l’hôpital pour un IAM (codes CIM-10 : I21-I22) et un accident vasculaire cérébral ischémique (codes CIM-10 : I63-I64).
Les taux de mortalité pour IAM au niveau des hôpitaux sont calculés suivant une méthodologie différente de celle utilisée pour les taux nationaux. Les taux au niveau des hôpitaux sont ajustés en fonction de l’âge, du sexe, de la comorbidité et des antécédents d’IAM (données couplées uniquement). La population de référence pour les taux au niveau des hôpitaux est définie à partir de données provenant des pays participants (Padget, à paraître [4]).
Le Graphique 6.20 représente la dispersion relative des taux. Une limite de ce genre de représentation est l’incapacité à dégager des variations statistiquement significatives. Les pays sont classés par ordre croissant du degré de dispersion, mesuré par l’amplitude interquartile (différence entre le 75e et le 25e centile) des taux. Les hôpitaux ayant moins de 50 admissions pour IAM ont été exclus des deux graphiques aux fins d’amélioration de la fiabilité des données.
Références
[3] Lalloué, B. et al. (2019), « Does size matter? The impact of caseload and expertise concentration on AMI 30-day mortality-A comparison across 10 OECD countries », Health policy (Amsterdam, Pays-Bas), vol. 123, n° 5, pp. 441-448, https://doi.org/10.1016/j.healthpol.2019.03.007.
[2] Martínez-Sánchez, C. et al. (sans date), « Reperfusion therapy of myocardial infarction in Mexico: A challenge for modern cardiology », Archivos de cardiologia de Mexico, vol. 87, n° 2, pp. 144-150, https://doi.org/10.1016/j.acmx.2016.12.007.
[1] OCDE (2015), Cardiovascular Disease and Diabetes: Policies for Better Health and Quality of Care, OECD Health Policy Studies, Éditions OCDE, Paris, https://dx.doi.org/10.1787/9789264 233010-en.
[4] Padget, M. (à paraître), OECD Hospital Performance Project: Methodological Development of International Measurement of Acute Myocardial Infraction 30-Day Mortality Rates at the Hospital Level, Documents de travail de l’OCDE sur la santé, Éditions OCDE, Paris,.
Mentions légales et droits
https://doi.org/10.1787/5f5b6833-fr
© OCDE 2019
L’utilisation de ce contenu, qu’il soit numérique ou imprimé, est régie par les conditions d’utilisation suivantes : http://www.oecd.org/fr/conditionsdutilisation.